Полиомиелит: проблема возвращается (окончание)
Первая часть статьи
[Об истории создания вакцины против полиомиелита в СССР и наконец о текущем состоянии в этой области. Сегодня в России Национальный календарь прививок составлен так, что первые две прививки от полиомиелита делаются инактивированной вакциной (ИПВ), а все последующие - живой (ОПВ). При этом при желании родителей все ОПВ можно заменить на ИПВ, но не наоборот. К сожалению, бездумное выполнение требований ВОЗ в нашей стране приводит к тому, что риск заболеть полиомиелитом не уменьшается, а растёт, причем в группе риска оказываются многодетные семьи, люди с низкими доходами - в общем, все те, кто не может позволить делать своим детям прививки по цене несколько тысяч за один укол]Борьба с полиомиелитом в СССР
Заболеваемость полиомиелитом в СССР резко возросла в 1950-х. Полиомиелит оказался таким заболеванием, от которого совершенно невозможно избавиться дезинфекцией помещений, мытьем рук и другими санитарными мероприятиями. Более того, чем выше становился уровень гигиены в обществе год от года, тем больше людей заболевало паралитическим полиомиелитом. Существует всего лишь один надёжный способ защиты от этого заболевания - вакцинация. (*)
(*) Читатель может возразить, что до XX века эпидемий полиомиелита не было и без прививок. Да, не было. Не было благодаря полной антисанитарии, которая являлась причиной множества других детских болезней. В дореволюционной России более половины родившихся детей не доживали до 15 лет, в некоторых губерниях выживало не более четверти родившихся. При такой детской смертности даже самая страшная эпидемия полиомиелита с вероятностью паралича 1:200 будет относительно небольшой проблемой.
Разработка советской вакцины от полиомиелита связана с именами трёх учёных: Анатолия Александровича Смородинцева, Михаила Петровича Чумакова и Марины Константиновны Ворошиловой. Отвлечёмся ненадолго от темы полиомиелита, чтобы рассказать читателю об этих выдающихся учёных подробнее.
Анатолий Александрович Смородинцев (1901 - 1986)
Анатолий Александрович Смородинцев - создатель советской вирусологии, академик, автор более 600 научных работ.
Был родом из села Аскино (Башкирия), из семьи земского врача. “Увлеченный врачебной деятельностью отец привил любовь к медицине и нам, детям. Вместе с братом Николаем, сестрами Ольгой и Людмилой мы стали врачами и притом разных специальностей. По-видимому, не случайно и все наши дети тоже ушли в медицину,” - вспоминал сам Смородинцев.
После окончания университета Анатолий Смородинцев пошёл в Красную армию. Служил военврачом на Туркестанском фронте, где в то время шли сражения с басмачами. Будущий учёный не только лечил раненых, но и принимал участие в боях.
Вернувшись из армии, Смородинцев продолжил научную деятельность в Ленинграде. Он установил, что возбудителем гриппа является вирус, а не бактерия, как считалось в то время. Именно Смородинцев создал первую в мире живую вакцину от гриппа. Начиная с 1930-х годов, работы Смородинцева публиковались в ведущих научных журналах мира - “The Lancet”, “The British Medical Journal” и других. Молодому учёному тогда было чуть больше 30 лет. В 34 года Анатолию Смородинцеву была присвоена степень доктора наук без защиты диссертации: значимость его открытий ни у кого не вызывала сомнений. [15]
В конце 1930-х Смородинцев, рискуя здоровьем и даже жизнью, едет в экспедиции на Дальний восток и исследует клещевой энцефалит. (*) Он стал одним из создателей первой вакцины против этого заболевания, за что удостоился Сталинской премии первой степени вместе с другими учёными, внёсшими вклад в исследования.
(*) Среди исследователей было много случаев заболевания клещевым энцефалитом. Так, в экспедициях заболел и умер Б.И. Померанцев, В.Д. Соловьев потерял зрение. М.П. Чумаков (будущий создатель вакцины от полиомиелита) также перенёс энцефалит в экспедиции, в результате чего лишился слуха и правой руки. Опасно было работать даже в столичной лаборатории: выделяя вирус энцефалита для вакцины, заразились и умерли исследователь Н. Каган и лаборантка Н. Уткина. [16]
В годы Великой Отечественной войны профессор Смородинцев работал в Томском университете - там, где двадцать лет назад получил диплом врача. В тяжёлых условиях войны он разработал вакцину против сыпного тифа, которая предотвратила множество жертв. [17]
Заслуги академика Смородинцева признаны как в нашей стране, так и за рубежом. Анатолий Смородинцев - лауреат Сталинской (1941) и Ленинской (1963) премий, награждался орденами Ленина, Дружбы народов и «Знак Почёта», медалями и другими наградами. В 1944 году Смородинцев стал почетным членом Американского общества микробиологов, позднее - Королевского медицинского общества Англии, Нью-Йоркской академии наук, а также академий наук разных стран мира. Советские вакцины от гриппа, полиомиелита, кори, паротита, клещевого энцефалита были созданы при его непосредственном участии.
Михаил Петрович Чумаков (1909 - 1993)
Михаил Петрович Чумаков - советский вирусолог, академик. Во всём мире он известен как один из создателей живой вакцины от полиомиелита.
Будущий учёный родился в семье, где было шестеро детей. Отец - ветеринарный фельдшер, основатель коммуны. Мать была неграмотной. В 16 лет Михаил Чумаков успешно сдал вступительные экзамены сразу на два факультета Московского университета - медицинский и юридический. Выбрал медицинский. Вскоре Чумаков лишился отца - он умер от сибирской язвы: заразился, когда лечил колхозный скот.
В 1937 году Михаил Чумаков поехал в первую экспедицию по изучению неизвестной болезни на Дальний восток. Экспедицию возглавлял Лев Зильбер. (*) Но именно Чумаков впоследствии окрестил эту новую болезнь клещевым энцефалитом.
(*) Анатолия Смородинцева в составе первой экспедиции по исследованию клещевого энцефалита не было, он возглавлял вторую и третью экспедиции.
Исследуя вновь открытый вирус, Михаил Чумаков заразился и заболел. Коллеги ввели ему лечебную сыворотку его же собственного изготовления. Возможно, она и спасла ему жизнь. Лечение продолжалось несколько месяцев. Чумаков почти полностью потерял слух, правая рука осталась парализованной на всю жизнь. В другом отряде экспедиции заболело двое исследователей, один из них - Валентин Соловьев - ослеп (к счастью, не навсегда).
Поражает преданность исследователей своему делу - после выздоровления от тяжелейшей болезни и Соловьев, и Чумаков вернулись в науку, совершенно не изменив род занятий. Оба остались вирусологами, прекрасно понимая, с какими опасностями связана эта профессия.
Несмотря на тяжёлую инвалидность в 28 лет, Чумаков приступил к работе, едва научившись писать левой рукой. После болезни он стал работать над вакциной против клещевого энцефалита в отделе вирусологии, возглавляемом профессором Смородинцевым. За разработку этой вакцины Михаилу Чумакову вместе с другими учёными была вручена Сталинская премия первой степени.
В годы войны Чумаков продолжает работать над проблемой клещевого энцефалита. Вместе с группой учёных он останавливает эпидемию этого заболевания на фронте. В 1944 году - защищает докторскую диссертацию по клещевому энцефалиту.
После войны Чумаков исследовал геморрагическую лихорадку и другие инфекционные заболевания, часто ездил в экспедиции. Но главная его заслуга в те годы - разработка и налаживание массового производства живой вакцины против полиомиелита. Вакцина Чумакова, широко применялась во всём мире и позволила человечеству победить полиомиелит. Институт полиомиелита и вирусных энцефалитов, который основал М.П. Чумаков, производит живую вакцину от полиомиелита (ОПВ) до сих пор.
С 75-летием Михаила Чумакова поздравил министр иностранных дел СССР А.А. Громыко. Создателю вакцины от полиомиелита был вручён орден Героя Социалистического труда.
Марина Константиновна Ворошилова (1922 - 1986)
Марина Константиновна Ворошилова - жена, самый близкий помощник и друг Михаила Петровича Чумакова. Друзья называли их “супругами Кюри в вирусологии”.
В 1953 году, работая над выделением полиовируса, Марина Константиновна заразилась и заболела тяжёлой формой полиомиелита. После болезни её правая нога долгое время была парализована.
М.К. Ворошилова - член-корреспондент Академии медицинских наук СССР, автор более 250 научных работ по вирусологии. Кроме участия в разработке живой вакцины от полиомиелита, она долгое время заведовала лабораторией энтеровирусов, открыла, что некоторые вирусы обладают противоопухолевой активностью.
Несмотря на большую семью, М.К. Ворошилова внесла большой вклад в советскую науку. Все дети М.К. Ворошиловой и М.П. Чумакова, как и родители, стали учёными-вирусологами.
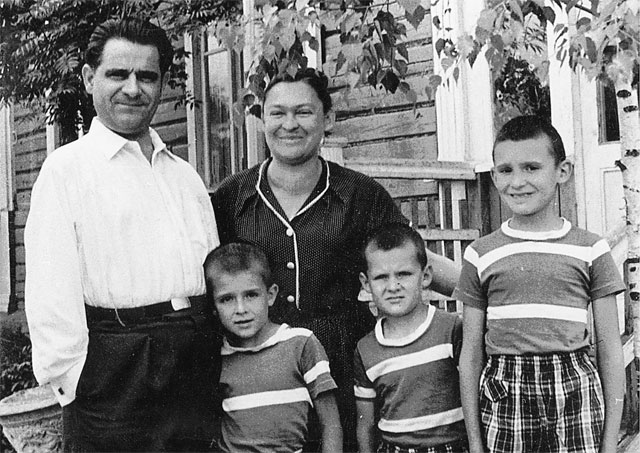
М.П. Чумаков, М.К. Ворошилова и их дети - Пётр, Константин и Илья
Создание советской вакцины
С начала 1950-х годов вирус полиомиелита активно изучался Анатолием Смородинцевым в Институте экспериментальной медицины (г. Ленинград). В 1955 году в Москве был основан Институт по изучению полиомиелита. Его директором стал Михаил Чумаков.
В 1955 году советское правительство направило в США руководителей работ по полиомиелиту - А. Смородинцева, М. Чумакова и М. Ворошилову. Они провели в командировке несколько месяцев, встретившись с американскими коллегами, работающими над проблемой полиомиелита - Д. Солком, Р. Мюрреем, А. Сейбиным, Т. Риверсом, Т. Фрэнсисом, Х. Копровским и другими.
Советские учёные посетили лабораторию Д. Солка и получили от него технологию приготовления его инактивированной вакцины. Всего лишь через полгода, в 1956, под руководством Михаила Петровича Чумакова будет налажен массовый выпуск Солковской вакцины и в СССР.
Смородинцев, Чумаков и Ворошилова встретились и с разработчиками живой вакцины - Копровским, Коксом и Сейбиным. На момент визита советской делегации вирусные штаммы Копровского и Кокса ещё не были должным образом аттенуированы. Проще говоря, несмотря на ценные научные наработки, вирусы Копровского и Кокса были недостаточно стабильны. У привитого человека происходила выработка антител, но полиовирус, прошедший через пищеварительную систему, отличался от вируса в вакцине. Применять такие штаммы было совершено недопустимо.
Совсем другое дело было в университете Цинциннати, где работал Альберт Сейбин. Хотя его вирусные штаммы были родственны вирусам Копровского, работа самого Сейбина по дальнейшей селекции полиовирусов и проверке их стабильности была проделана на высшем уровне. Аттенуация вируса и первые испытания проводились на огромном числе животных (более 9000 обезьян). Опыты Сейбина были уникальны: ни в одной другой американской лаборатории советские учёные не увидели таких тщательных исследований.
Когда Чумаков, Смородинцев и Ворошилова были у Сейбина, он уже успел проверить действие выведенных вирусов на себе, своей семье и нескольких десятках добровольцев (всего 133 человека). Здесь хочется подчеркнуть - проверялись именно вирусные штаммы, а не готовый препарат. Сейбин жаловался советским коллегам, что в США никто не заинтересован в его разработках. Отчасти это было связано с нежеланием фармкомпаний терять прибыль от дорогой вакцины Солка, отчасти - с тем, что результаты первых больших испытаний вакцины Копровского в Ирландии были неудачными.
Советские учёные очень тепло расстались с Сейбиным. Чумаков и Сейбин стали друзьями на всю жизнь - их переписка длилась до глубокой старости. В личных письмах Сейбин называл Чумакова “my dear friend Misha” и с сожалением писал о том, что в интересах крупного капитала в Америке редко сочетается простота, дешевизна и надёжность. Сейбин несколько раз приезжал в Советский союз, посещал Институт по изучению полиомиелита и искренне восторгался тем, насколько быстро и качественно сумели организовать производство в нашей стране. «Советская промышленность способна произвести то, чего не делают в наших странах из-за отсутствия выгоды,» - писал Сейбин впоследствии. [18]
Но вернёмся к советским учёным и их работе над вакциной от полиомиелита. Ещё до командировки в США Анатолий Смородинцев занимался разработкой живой вакцины, но нужных штаммов получить не успел. Да уже и не нужно было - Альберт Сейбин прислал в Ленинград подарок - все разработанные им штаммы полиовируса. По возвращении в СССР Смородинцев стал с ними работать и окончательно доказал безопасность и высокую эффективность новой вакцины. Вместе с коллегами он выпивал натощак огромные дозы - никаких побочных эффектов не было. Также Смородинцев провёл эксперимент, доказывающий генетическую стабильность вируса: 12 раз исследователи принимали дозы вакцины, причём каждая следующая доза была приготовлена из вируса, который размножился в организме прививаемого вследствие предыдущей дозы. (*) Даже после 12 приёма вирус не изменил своих свойств. Это означало, что вирус сохраняет свою стабильность как в условиях клеточной культуры на производстве, так и в организме человека.
(*) Именно этот эксперимент оказался в своё время провальным для вирусных штаммов Копровского. При тестировании вакцины в Ирландии было обнаружено, что уже после первого прохода через пищеварительную систему человека вирус меняет свои свойства. Несмотря на то, что у вакцины Копровского не было побочных эффектов, такая генетическая нестабильность стала однозначным противопоказанием к её применению.
В это же самое время, сразу же по возвращении из командировки, Чумаков стал налаживать в Москве производство уже апробированной в США вакцины Солка. Ведь нельзя было предсказать, удастся ли Смородинцеву создать из штаммов Сейбина хорошую вакцину и если удастся, то насколько быстро. А ждать было нельзя - заболеваемость полиомиелитом росла. По-видимому, именно поэтому Чумаков сперва взялся за инактивированную вакцину.
С производством вакцины Солка Чумаков справился блестяще, несмотря на тяжёлые условия: институт только начинал свою работу, людей не хватало, здание было старым и совершенно неприспособленным для производства… Всего за полгода массовый выпуск был налажен, и к концу 1958 года уже 10 миллионов детей были привиты инактивированной вакциной. Сын М.П. Чумакова вспоминал: “Сначала испытывали её на себе, сотрудниках, знакомых. Люди соглашались - страх стать инвалидом был очень высок, конечно, желали привить и детей, у них болезнь протекала особенно тяжело. У нас дома устраивалось что-то вроде праздников, приезжали родственники и знакомые с детьми, их прививали. Мне и братьям тоже вводили вакцину. Помню, некоторые дети плакали, боялись укола.”
Конечно, советским учёным было ясно, что вакцина Солка плохо подходит для массовой вакцинации детей в СССР. При всей сложности и дороговизне производства её эффективность не так уж и велика - от заболевания защищены только два привитых ребенка из трёх, да и то лишь на несколько лет. Как только опыты Смородинцева были закончены, он убедил Чумакова наладить массовое производство живой вакцины.
Первым ребёнком в нашей стране, принявшим живую вакцину от полиомиелита, была внучка Анатолия Смородинцева. Зимой 1957/1958 года в Ленинграде учёные совместно с врачами привили 2500 малышей. Никаких побочных эффектов. После этого начались по-настоящему массовое тестирование вакцины, в первую очередь, в Эстонии - именно там заболеваемость полиомиелитом была наиболее высокой.
Крупные клинические испытания в странах Прибалтики прошли успешно, если, конечно, не считать того, что люди с недоверием относились к новой вакцине. Прививки детей в каждой школе и в каждом детском саду начинались с того, что Чумаков и Смородинцев на глазах у всех принимали огромные дозы вакцины. (*) Всего было привито 15 миллионов. В результате полиомиелит почти мгновенно исчез из тех регионов, где делали прививки.
(*) Стоит отметить, что похожий способ убеждения людей применялся и в США. Перед прививками инактивированной вакциной Солка людям демонстрировали видеозапись, где Солк делает прививки себе и своим детям. Но, конечно, показать видеозапись и принять очередную дозу вакцины самому - разные вещи.
В 1960 году в Советском Союзе было привито 77 миллионов человек. Эпидемические вспышки полиомиелита полностью прекратились.
За этой массовой вакцинацией, конечно, наблюдали из-за рубежа. Успех ОПВ, изготовленной советскими учёными, был настолько очевиден, что в 1961 году в Америке тоже стали прививать детей живой вакциной.

Американский плакат - реклама ОПВ
Альберт Сейбин, создатель вакцинного штамма, говорил на заседании Национальной академии наук США: “Вакцина, родившаяся в наших лабораториях, прошла крещение в Советской стране...”
Отдельно следует отметить достижения советских учёных на производстве вакцины. Именно в нашей стране разработали методику, позволяющую максимально удешевить производство вакцины без потери качества. Из культуры клеток, полученной всего лишь из одной маленькой обезьяньей почки, учёные изготавливали более 5 литров готовой вакцины. Никто в мире в то время ещё не добился таких результатов. После посещения Института по изучению полиомиелита Сейбин, выступая на конгрессе в США, говорил: “Лучше всего утилизируют почки обезьян советские вирусологи. Они - рекордсмены мира в этой области. Учиться надо у них.” [14]
Михаилу Петровичу Чумакову принадлежала идея выпускать вакцину не в ампулах, а в виде конфет-драже. Поначалу даже профессор Смородинцев сомневался в том, что вакцина, заключённая в сахарную оболочку, сохраняет свои свойства. Были проведены многочисленные проверки, и в конце концов Чумакову удалось убедить всех. Большая часть изготовленной вакцины стала упаковываться на кондитерской фабрике имени Марата. С тех пор как началось изготовление “антиполиодраже”, процесс вакцинации детей стал ещё проще.

Журнал “Огонёк”, 1968 г
За разработку и испытания живой вакцины от полиомиелита М.П. Чумаков и А.А. Смородинцев удостоились Ленинской премии.
Вакцинация от полиомиелита сегодня
Сегодня в России Национальный календарь прививок составлен так, что первые две прививки от полиомиелита делаются инактивированной вакциной (ИПВ), а все последующие - живой (ОПВ). При этом при желании родителей все ОПВ можно заменить на ИПВ, но не наоборот.
К сожалению, бездумное выполнение требований ВОЗ в нашей стране приводит к тому, что риск заболеть полиомиелитом не уменьшается, а растёт. Но, как водится, не для всех. В группе риска оказываются многодетные семьи, люди с низкими доходами - в общем, все те, кто не может позволить делать своим детям прививки по цене несколько тысяч за один укол.
Чтобы читатель понял, почему так происходит, сравним ИПВ и ОПВ, а потом рассмотрим, как именно ВОЗ рекомендует использовать эти вакцины для борьбы с полиомиелитом.
ОПВ
У живой вакцины от полиомиелита множество достоинств.
Во-первых, формируемый в результате прививки иммунитет очень надёжен. В отличие от ИПВ, после ОПВ организм выстраивает защиту от вируса полиомиелита в кишечнике. Поэтому человек, привитый ОПВ, не только получает личный иммунитет к дикому полиовирусу, но и не может стать его разносчиком.
Во-вторых, ОПВ крайне удобна для всеобщей вакцинации. Труд медсестры сильно облегчён (в середине прошлого века это было особенно критично), не нужно делать уколы. Более того, даже если в стране найдётся небольшой процент непривитых детей, они получат косвенную прививку от тех, кому недавно сделали ОПВ. Ведь каждый привитый выделяет вакцинный вирус в течение примерно двух недель (и до 60 дней) после прививки. Играющие в одной песочнице дети заразят друг друга вакцинными штаммами, и в итоге иммунитет сформируется у всех. К слову, этим “иммунитетом из песочницы” особенно гордились создатели вакцины М.П. Чумаков и А. Сейбин.
В-третьих, ОПВ относительно несложно и дёшево изготавливать. Один только Институт по изучению полиомиелита в 1960-е обеспечивал вакциной не только весь Советский Союз, но и полмира впридачу. ИПВ намного дороже и сложнее в изготовлении, и именно из-за этого последние требования ВОЗ вызвали проблемы во многих регионах мира, в том числе и в России.
В-четвёртых, при массовой вакцинации ОПВ дикий вирус вытесняется из природы, вымирает. Подобных примеров в живой природе немало. Так, североамериканская каролинская белка сейчас вытесняет обыкновенную белку из Европы. Борщевик Сосновского захватывает российские поля, а все пустыри зарастают американским клёном. Обычно такие инвазивные виды животных и растений нарушают биологическое равновесие и поэтому с ними нужно бороться. Но в случае с вирусом полиомиелита замена вредоносного дикого вируса на вакцинный - благо для всех людей.
Но у ОПВ есть и недостатки.
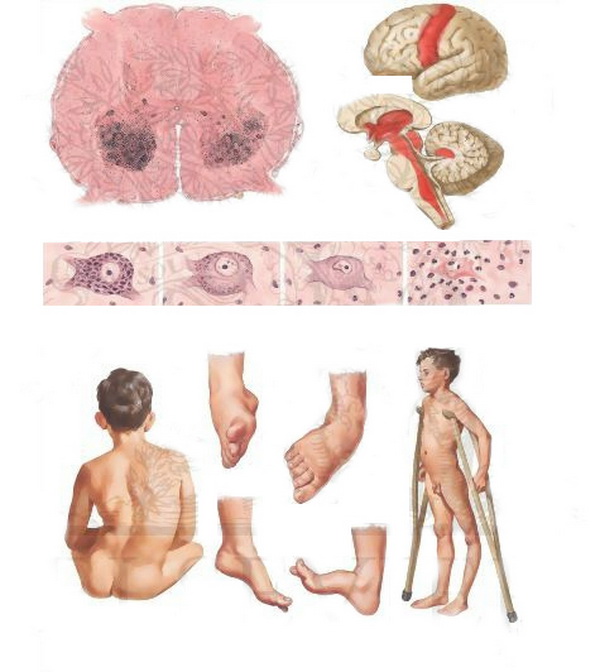
Первый и самый главный минус ОПВ - у привитых людей есть вероятность развития вакцинно-ассоциированного паралитического полиомиелита (ВАПП). Вероятность заболевания ничтожна, но она есть. В разных источниках приводятся несколько разные сведения.
ВОЗ приводит такую статистику: 1 случай ВАПП на 2.7 миллионов впервые привитых. (*) В российских источниках говорится, что ВАПП в среднем случается у 1 из 0.7 миллиона, при этом уточняется, что ВАПП чаще бывает у детей с иммунодефицитами и что совсем маленькие дети, защищенные материнскими антителами, ВАПП почти никогда не болеют. По-видимому, ВОЗ собирала статистику по всем прививаемым без учёта их возраста, поэтому по данным ВОЗ ВАПП встречается в четыре раза реже. [1][5][19]
(*) После второй дозы ОПВ бывает совсем редко, так как иммунитет к вирусу уже сформирован. Согласно ВОЗ, статистика - 1 случай на 6.7 миллионов.
Уточнение российских учёных означает следующее: при первой дозе ОПВ в возрасте три месяца (как и было в советском прививочном календаре) вероятность ВАПП ничтожно мала. А вот если начинать прививки позже - примерно 1 : 700 000, в группе риска дети с иммунодефицитами. Из 2000 случаев ВАПП лишь 1 - у ребенка без иммунодефицита. То есть, здоровый, вовремя привитый ребёнок без нарушений иммунитета ВАПП практически не подвержен. [19][2][5]
Второй недостаток ОПВ не имеет никакого отношения к России, но упомянуть о нём стоит. В тех странах, где вакцинировано менее половины населения, вирус из вакцины может долго передаваться по цепочке от одного непривитого человека к другому. В России пока еще привиты почти все (в основном благодаря старшему поколению), поэтому вакцинный вирус после прививки передастся 1-2 людям, и всё - у остальных иммунитет, больше передаваться некому. А вот если привитых мало, то вакцинный вирус может очень долго (ключевое слово - долго) циркулировать среди непривитой части населения. Это опасно тем, что вакцинный штамм может переродиться обратно в дикий вирус. В конце концов, случайные мутации ДНК и процесс эволюции никто не отменял. Вакцина, полученная в лаборатории, постоянно проверяется, а вот если вирус начинает бесконтрольно путешествовать от одного человека к другому, то существует вероятность мутирования. Эта вероятность ничтожно мала и, напомним, в странах с высоким процентом привитых такое событие невозможно.
Итак, главный недостаток ОПВ - вероятность ВАПП. Пусть она и ничтожна, но в одном из нескольких миллионов случаев это всё же случается. ВОЗ предлагает бороться с ВАПП при помощи ИПВ. Теоретически это абсолютно правильно, вот только на практике приводит к печальным последствиям. Речь об этом пойдет после краткого напоминания об ИПВ и её свойствах.
Читать полностью