Есть ли в Самаркой области паллиативная помощь, или пока они живы....
Вопрос почти риторический на данный момент. Вот вчера в очередной раз участковый педиатр из обычного кашля моего ребенка раздул "реанимация, санация, срочная госпитализация"... Казалось бы, мы уже полтора года вместе, бывало и хуже... И обходились дома... Причем, врач из реанимации была согласна со мной, что смысла госпитализировать ребенка нет, ведь в любой больнице есть риск подцепить дополнительную инфекцию, так как иммунитет ребенка ослаблен... Но снова были чрезмерные эмоции педиатра, да такие что мне, человеку, который старается сглаживать конфликты, все-таки пришлось дойти до заведующей отделением...

фото с сайта www.63.ru
Сегодня в ГБ МСЭ Самарской области состоялось расширенное заседание научного совета по этому вопросу. Выступали врачи. Приводили данные, статистику, примеры...

Самый человечный доклад был у Ольги Осетровой - главного врача Самарского хосписа ( негосударственного). Несмотря на то, что сам хоспис состоит из 4 мест, работает 4 выездных бригады - это те врачи, которые на дому оказывают помощь больным онкологией на последней стадии. "По крыло" хосписа только в 2019 году пришли почти 200 пациентов, и большая часть из них - ушла в течение полутора месяцев...
Тяжелая статистика.
Но Ольга Васильевна говорила про жизнь, а не про смерть. Про маникюр первый раз в жизни, про творчество, про концерты... а самое главное про то, что даже на последней стадии заболевания нельзя лишать человека возможной реабилитации: все это, чтобы уменьшить страдания.
Все доклады касались помощи взрослым, наверное, потому что детским паллиативом только-только начали заниматься и признавать, что "мы есть".
Из всех выступающих - человеком не от медицины была только я и я говорила и как мама паллиативного ребенка, который не по докладам и бумажкам судит об оказываемой помощи, и как исполнительный директор фонда, который занимается помощью семьям и детям-сиротам с неизлечимыми угрожающими жизни заболеваниями.
Честно сказать, очень переживала, как медицинские работники отнесутся к моему докладу, потому что....хорошего я могу сказать мало. Но оказалось, что я зря переживала и для врачей была важна обратная связь.

По официальным данным Минздрава Самарской области, количество паллиативных детей в области - 100, по неофициальным данным - около 1000.
С осени 2018 года создана выездная паллиативная служба, когда врач реаниматолог выезжает раз в месяц в семью для наблюдения. И в настоящее время паллиативная помощь рассматривается как осмотр ребенка и возможно....обезболивание. Но не каждый ребенок именно в этот отрезок жизни испытывает боль. Паллиативный ребенок - это ребенок, имеющий заболевание с ограниченным сроком жизни. Но какой он этот срок???
Как живут такие семьи? Так, как никому не пожелаешь....
-Как правило - мама одна
-Как правило - пост № 1 24/7
-Как правило - мама изолирована от общества и все время посвящает уходу за ребенком
- Она в постоянном стрессе, депрессии, у нее может быть чувство вины перед ребенком, что она плохая мать.
С чем мы постоянно сталкиваемся при приеме врача???
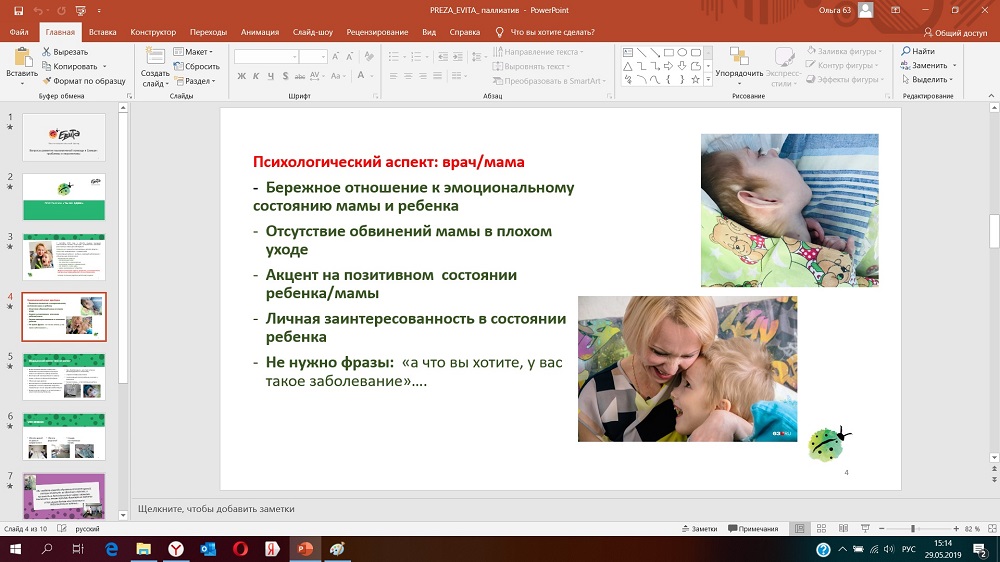
Я не стала говорить, о том, чего НЕТ, я рассказала о том, что НУЖНО:
По поводу прихода врача:
Как хотелось бы, чтобы строилось наше общение друг с другом?
Посмотрел врач ребенка, отметил деформации стоп, не сообщил маме очередное "А что вы хотите?", а подсказал - как это приостановить, показал - какие растяжки делать и укладки, какие тутора купить и где.
Или: Плохо есть ребенок - научил маму ставить зонд, рассказал какое питание нужно давать, все плюсы и минусы, если необходимо - отправил на операцию по установке гастростомы, если мама не согласна в Самаре - сказал где это делается в Москве, но за деньги, сколько стоят расходники. Какие фонды могут помочь в приобретении этого.
Или: Если эпи приступы - опять же научил, как себя вести, когда пора вводить реланиум, и помог его получить.
А это то, как мне кажется, должна решиться и одна и другая проблема....
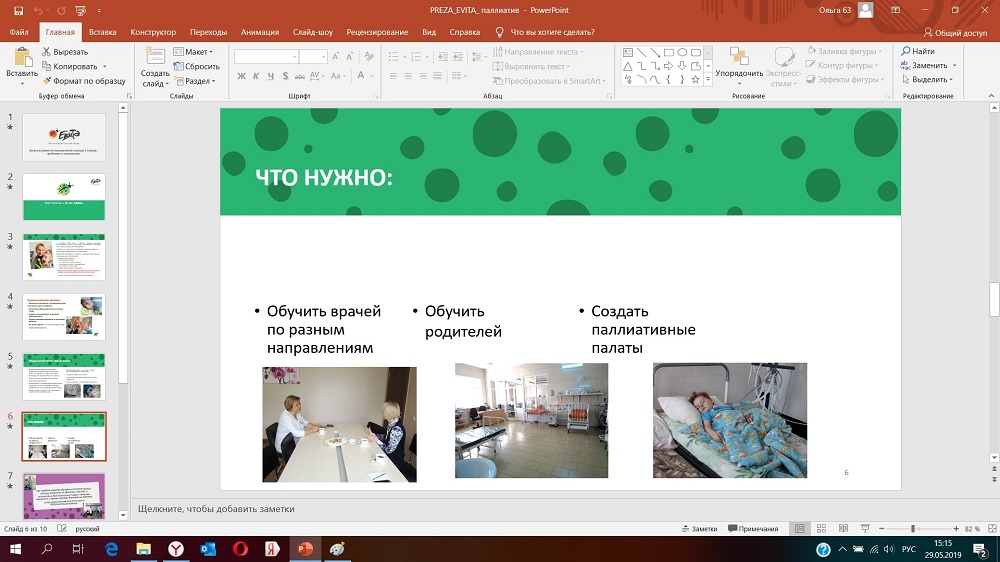
Что нужно?
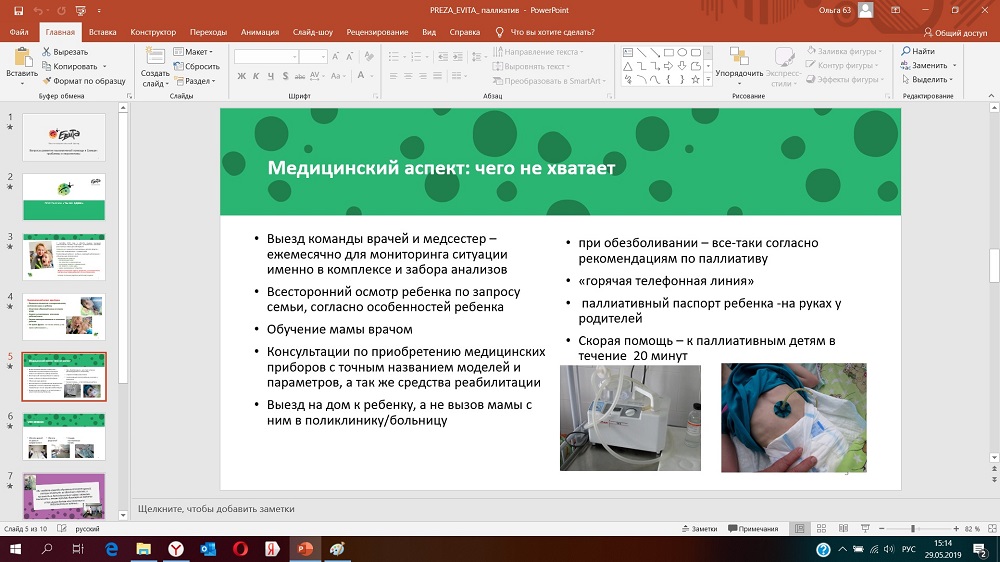
Обучить специалистов: педиатров, реаниматологов, неврологов, эпилептологов, реабилитологов и т.д. все-таки наши дети особые и подход к ним нужен другой, и знания - тоже другие.
Например: Визит паллиативного врача сильно отличается от визита участкового врача или врача скорой помощи. Визит врача к паллиативному больному состоит не только из стандартного набора мероприятий, проводимых на дому (сбора жалоб, анамнеза, осмотра пациента), но и из более трудоемких и продолжительных процедур: например, замена гастростомы, трахеостомы, обработка пролежней обучение уходу за больным - приемам умывания, перемещения в постели больного ухаживающим или им самим, уходу за кожей, слизистыми, обучение мониторингу за приборами (пульсоксиметр, ИВЛ, АД), правилам пользования специальным оборудованием (небулайзером, ИВЛ, кислородным концентратором и пр.), а также беседы с родственниками, сиблингами (братьями и сестрами пациента). Поэтому в среднем визит врача/медицинской сестры может длиться от 1 до 2 часов, а иногда и больше.

Визит медицинской сестры - это не только забор анализов, он должен включать в себя мониторинг симптомов, обучение навыкам ухода за пациентом, работы с оборудованием, и проч.
Сейчас в нашем фоде 4 семьи, завтра придет 5... И история каждой мамы - трагедия и боль...
Я сказала о том, что сейчас мы ищем команду единомышленников-врачей, готовых обучится в Москве и Птере и помогать нам всем жить, а не мучаться и выживать...
Ну и из ОЧЕНЬ важного: теперь, при направлении паллиативного ребенка/пациента для прохождения и получения инвалидности, Бюро МСЭ должно установить инвалидность в течение ТРЕХ ДНЕЙ! ЗАОЧНО! Главное, чтобы местная ВВК правильно оформила направление..

фото с сайта www.63.ru
Сегодня в ГБ МСЭ Самарской области состоялось расширенное заседание научного совета по этому вопросу. Выступали врачи. Приводили данные, статистику, примеры...

Самый человечный доклад был у Ольги Осетровой - главного врача Самарского хосписа ( негосударственного). Несмотря на то, что сам хоспис состоит из 4 мест, работает 4 выездных бригады - это те врачи, которые на дому оказывают помощь больным онкологией на последней стадии. "По крыло" хосписа только в 2019 году пришли почти 200 пациентов, и большая часть из них - ушла в течение полутора месяцев...
Тяжелая статистика.
Но Ольга Васильевна говорила про жизнь, а не про смерть. Про маникюр первый раз в жизни, про творчество, про концерты... а самое главное про то, что даже на последней стадии заболевания нельзя лишать человека возможной реабилитации: все это, чтобы уменьшить страдания.
Все доклады касались помощи взрослым, наверное, потому что детским паллиативом только-только начали заниматься и признавать, что "мы есть".
Из всех выступающих - человеком не от медицины была только я и я говорила и как мама паллиативного ребенка, который не по докладам и бумажкам судит об оказываемой помощи, и как исполнительный директор фонда, который занимается помощью семьям и детям-сиротам с неизлечимыми угрожающими жизни заболеваниями.
Честно сказать, очень переживала, как медицинские работники отнесутся к моему докладу, потому что....хорошего я могу сказать мало. Но оказалось, что я зря переживала и для врачей была важна обратная связь.

По официальным данным Минздрава Самарской области, количество паллиативных детей в области - 100, по неофициальным данным - около 1000.
С осени 2018 года создана выездная паллиативная служба, когда врач реаниматолог выезжает раз в месяц в семью для наблюдения. И в настоящее время паллиативная помощь рассматривается как осмотр ребенка и возможно....обезболивание. Но не каждый ребенок именно в этот отрезок жизни испытывает боль. Паллиативный ребенок - это ребенок, имеющий заболевание с ограниченным сроком жизни. Но какой он этот срок???
Как живут такие семьи? Так, как никому не пожелаешь....
-Как правило - мама одна
-Как правило - пост № 1 24/7
-Как правило - мама изолирована от общества и все время посвящает уходу за ребенком
- Она в постоянном стрессе, депрессии, у нее может быть чувство вины перед ребенком, что она плохая мать.
С чем мы постоянно сталкиваемся при приеме врача???

Я не стала говорить, о том, чего НЕТ, я рассказала о том, что НУЖНО:

По поводу прихода врача:
Как хотелось бы, чтобы строилось наше общение друг с другом?
Посмотрел врач ребенка, отметил деформации стоп, не сообщил маме очередное "А что вы хотите?", а подсказал - как это приостановить, показал - какие растяжки делать и укладки, какие тутора купить и где.
Или: Плохо есть ребенок - научил маму ставить зонд, рассказал какое питание нужно давать, все плюсы и минусы, если необходимо - отправил на операцию по установке гастростомы, если мама не согласна в Самаре - сказал где это делается в Москве, но за деньги, сколько стоят расходники. Какие фонды могут помочь в приобретении этого.
Или: Если эпи приступы - опять же научил, как себя вести, когда пора вводить реланиум, и помог его получить.
А это то, как мне кажется, должна решиться и одна и другая проблема....

Что нужно?
Обучить специалистов: педиатров, реаниматологов, неврологов, эпилептологов, реабилитологов и т.д. все-таки наши дети особые и подход к ним нужен другой, и знания - тоже другие.
Например: Визит паллиативного врача сильно отличается от визита участкового врача или врача скорой помощи. Визит врача к паллиативному больному состоит не только из стандартного набора мероприятий, проводимых на дому (сбора жалоб, анамнеза, осмотра пациента), но и из более трудоемких и продолжительных процедур: например, замена гастростомы, трахеостомы, обработка пролежней обучение уходу за больным - приемам умывания, перемещения в постели больного ухаживающим или им самим, уходу за кожей, слизистыми, обучение мониторингу за приборами (пульсоксиметр, ИВЛ, АД), правилам пользования специальным оборудованием (небулайзером, ИВЛ, кислородным концентратором и пр.), а также беседы с родственниками, сиблингами (братьями и сестрами пациента). Поэтому в среднем визит врача/медицинской сестры может длиться от 1 до 2 часов, а иногда и больше.

Визит медицинской сестры - это не только забор анализов, он должен включать в себя мониторинг симптомов, обучение навыкам ухода за пациентом, работы с оборудованием, и проч.
Сейчас в нашем фоде 4 семьи, завтра придет 5... И история каждой мамы - трагедия и боль...
Я сказала о том, что сейчас мы ищем команду единомышленников-врачей, готовых обучится в Москве и Птере и помогать нам всем жить, а не мучаться и выживать...
Ну и из ОЧЕНЬ важного: теперь, при направлении паллиативного ребенка/пациента для прохождения и получения инвалидности, Бюро МСЭ должно установить инвалидность в течение ТРЕХ ДНЕЙ! ЗАОЧНО! Главное, чтобы местная ВВК правильно оформила направление..