НАРАЩИВАНИЕ КОСТНОЙ ТКАНИ ПЕРЕД ИМПЛАНТАЦИЕЙ - что нужно знать об этом пациентам? ЧАСТЬ V.
Действительно, в этом есть некий диссонанс.
С одной стороны, все возможные проблемы и осложнения возникают именно в послеоперационном периоде.
С другой, никто из моих коллег этот этап лечения не обсуждает, а пациенты им особо не интересуются. Покопав в интернете ссылки по наращиванию костной ткани, вы в лучшем случае найдете фото "до операции" и "через 9 месяцев" (плюс какие-то этапы самой операции), в худшем - просто снимки перед анестезией и после наложения швов. Что происходит с пациентом после операции, как из "ничего" получается "костная ткань", какова симптоматика послеоперационного периода и с чем она связана, как правило, вообще никого не интересует.
Несмотря на то, что мы уже об этом писали, а на наших сайтах есть подробные и понятные рекомендации по послеоперационному режиму, мы возвращаемся к этой теме. Но, прежде стоит вернуться немного назад и почитать про остеопластику:
Часть 1. Что такое остеопластика, почему необходимо наращивать костную ткань, какое обследование для этого требуется и т. д.
Часть 2. Какие методы наращивания костной ткани существуют, чем они отличаются друг от друга?
Часть 3. Почему нам иногда требуются биоматериалы для наращивания костной ткани? Какими они бывают и в чём между ними разница?
Часть 4. Как проходит операция наращивания костной ткани, когда её можно сочетать с имплантацией, и в каких нюансах заключается её успех?
Вступлением к сегодняшней статье я хотел бы поставить ключевой для всей регенеративной хирургии тезис:
во время операции остеопластики мы не наращиваем костную ткань, мы лишь создаём приемлемые условия для её регенерации.
То есть, утверждения о том, что "имплантолог во время операции нарастил костную ткань" являются категорическими неверными - хирург всего лишь моделирует и фиксирует пространство, а затем различными способами пытается стимулировать миграцию клеток в это пространство. Само же "наращивание костной ткани" происходит уже после операции, за счёт естественных физиологических механизмов.
Мы рассмотрим эти механизмы в привязке к определённым этапам послеоперационного периода и снабдим их соответствующими рекомендациями. Разумеется, в контексте публикации мы рассмотрим некую сферическую биологическую модель в вакууме, называемую нормой, а потому должны дать соответствующий дисклеймер:
Симптоматика, течение и риск осложнений послеоперационного периода зависят от значительного числа индивидуальных факторов: состояния здоровья и особенностей организма пациента, характеристик оперированного участка, метода операции и качества исполнения хирургического мануала. Поэтому мы категорически не рекомендуем лечить себя самостоятельно и просим вас обязательно соблюдать рекомендации и назначения вашего лечащего врача. В течение всего послеоперационного периода вы должны находиться под наблюдением своего доктора, а в случае возникновения каких-либо жалоб, вопросов, поводов для беспокойства, обращаться, в первую очередь, к нему.
Любая операция - это травма.
Даже во время самой простой хирургической операции мы нарушаем целостность организма: разрезаем покровные ткани, открываем оперируемую область (в нашем случае - челюстную кость), проводим необходимые манипуляции, затем всё ушиваем.
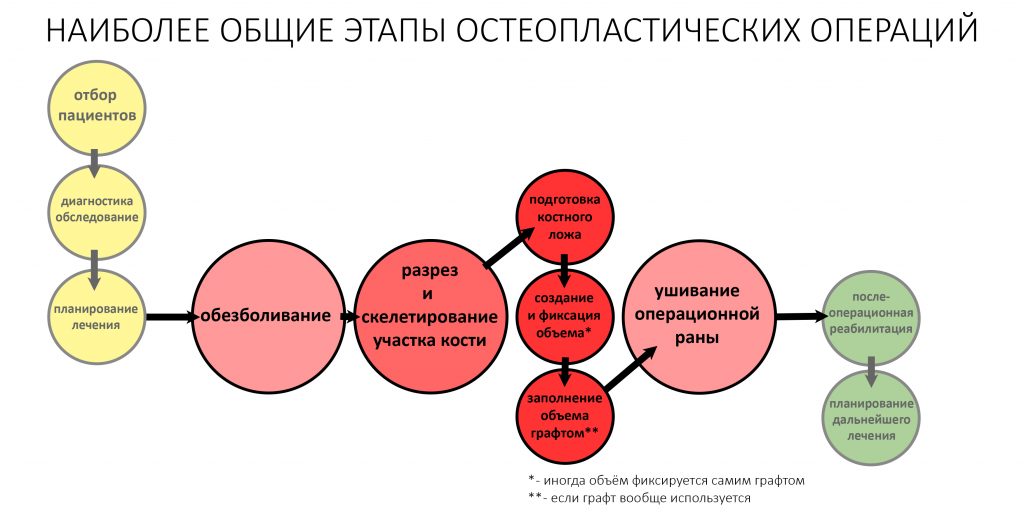
Для нашего организма нет принципиальной разницы, что прорезало кожу или слизистую, - хирургический скальпель или осколок стекла, - он воспринимает разрез как травму, а в контексте костнопластической операции - как перелом.
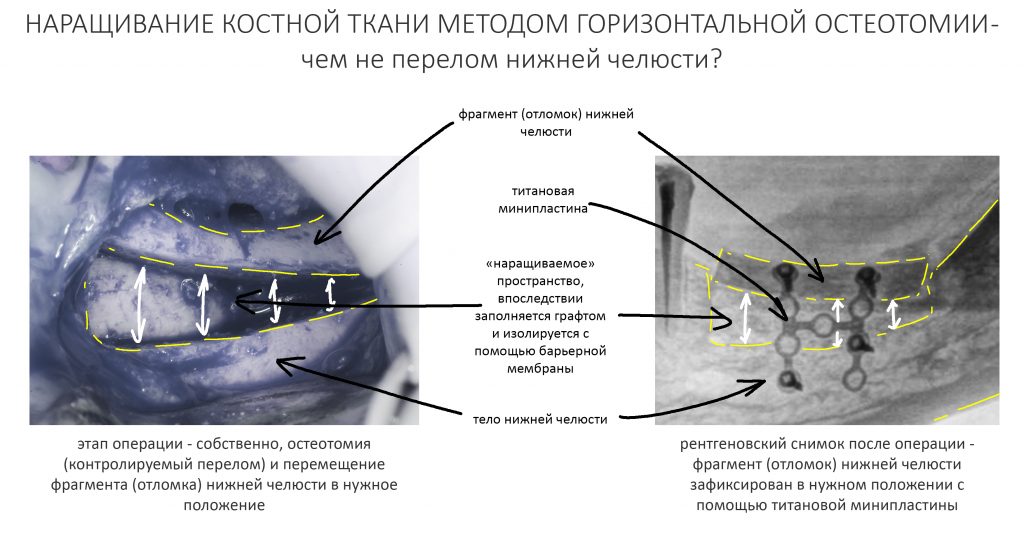
Травма (операция) приводит к нарушению биологического равновесия организма, называемого гомеостазом. В дальнейшем, все реакции нашего организма направлены на то, чтобы этот самый гомеостаз восстановить.
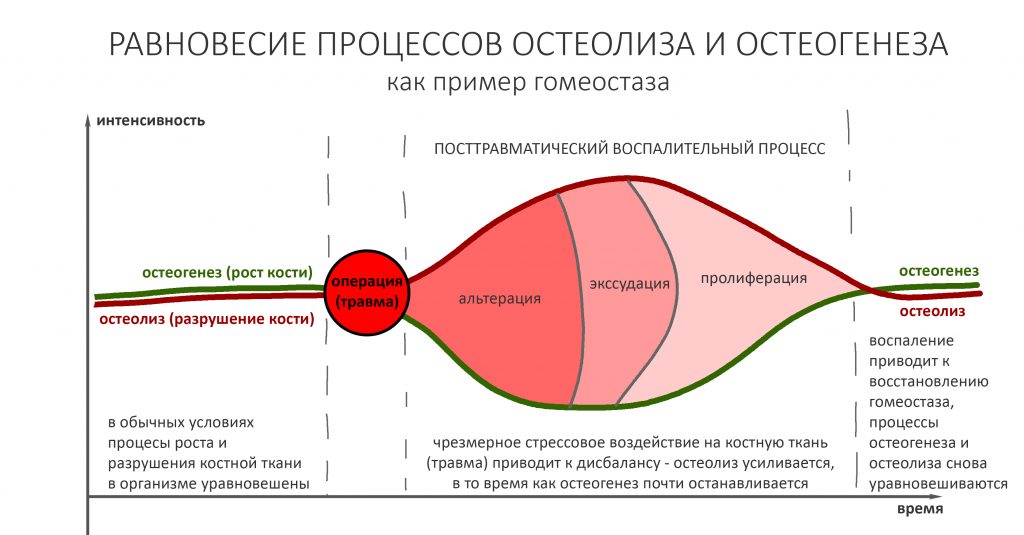
Воспалительный процесс после травмы или хирургической операции - это и есть реакция организма, направленная на восстановление гомеостаза. Он состоит из нескольких последовательных фаз, сопровождаемых различными внешними проявлениями, называемых симптомами.
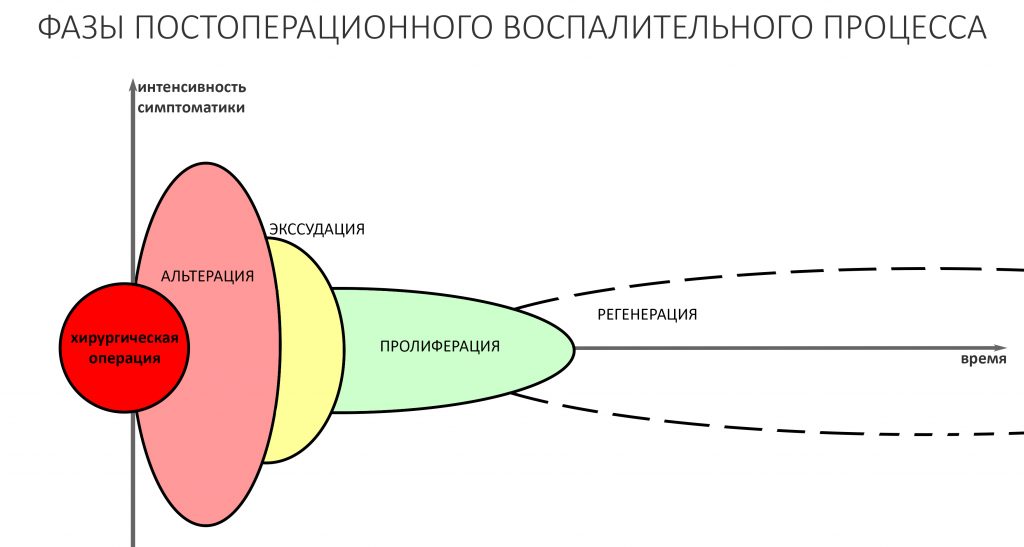
Завершается воспалительный процесс фазой пролиферации, плавно переходящей в регенерацию и заканчивающийся полным или частичным восстановлением целостности и функции повреждённых тканей и органов. Именно регенерация служит физиологическим фундаментом всей современной дентальной имплантации, остеопластики и прочей регенеративной медицины.
Что происходит с вами после остеопластической операции?
Как я уже заметил выше, вашему организму без разницы, что нарушило его целостность - хирург в операционной или гопник в подворотне. Он воспринимает хирургическую операцию как повреждение (травму) и запускает каскад патофизиологических реакций, задачами которого являются:
- определение того, что организм повредило.
- обозначение повреждающего агента и поврежденных нежизнеспособных тканей
- их выделение и удаление из организма
- восстановление того, что было повреждено.
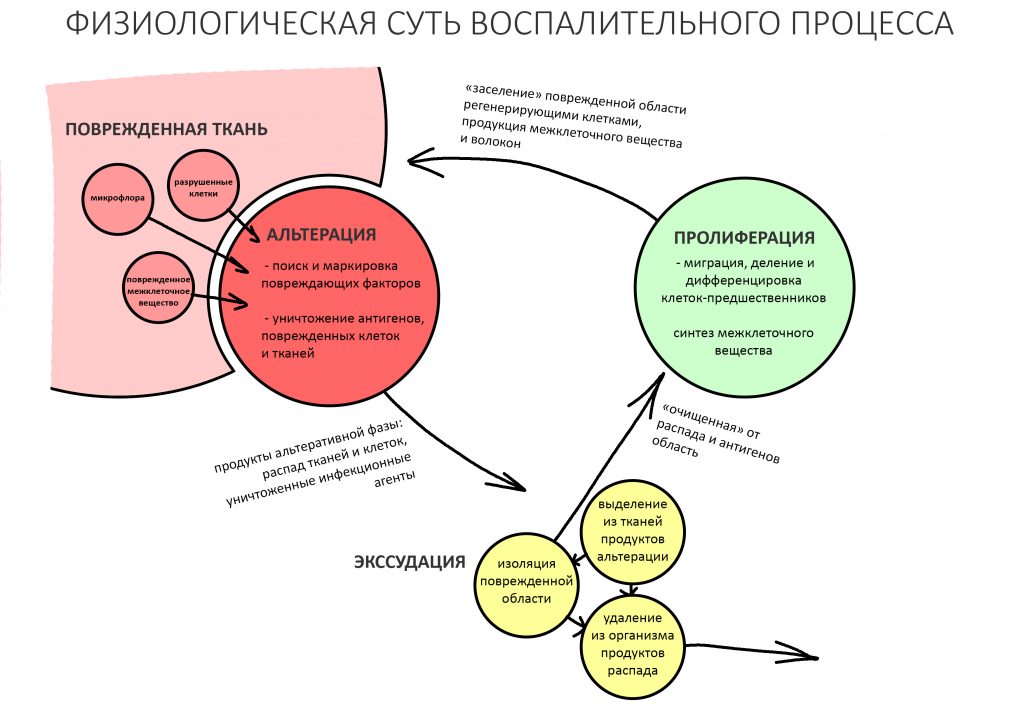
Между фазами воспаления нет четких границ, они плавно переходят одна-в-другую. Бывает, что пролиферация начинается тогда, когда альтерация еще не закончилась.
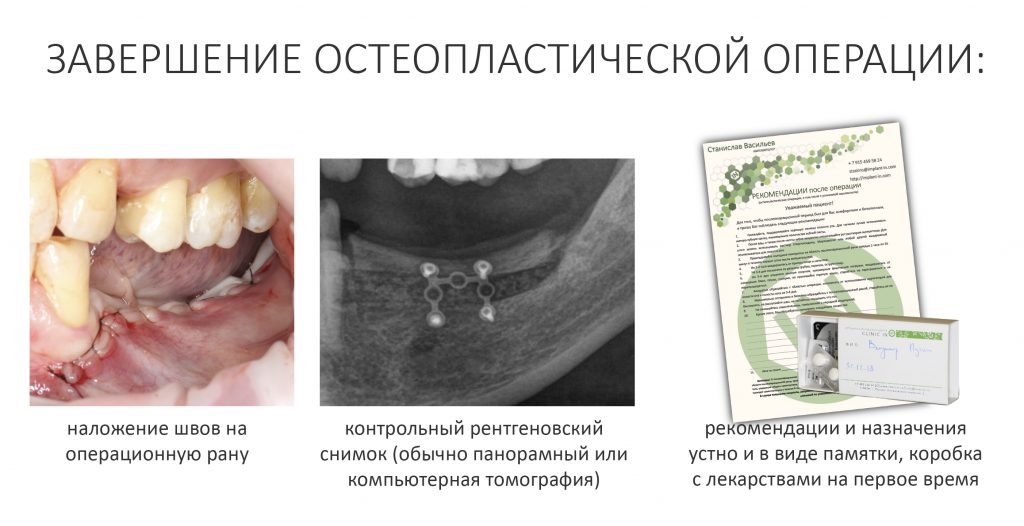
Итак. Хирург наложил швы, сделал контрольный снимок, дал рекомендации, сделал назначения, после чего отпустил вас домой. Что с вами будет дальше?
Первые 12 часов...
Через 1-2 часа после операции заканчивается действие анестетика. Вы почувствуете усиливающуюся боль - это ваши ноцицепторы (болевые рецепторы) реагируют на изменение Ph среды, гиперосмию и повышение внутритканевого давления.
Продолжение здесь>>
С одной стороны, все возможные проблемы и осложнения возникают именно в послеоперационном периоде.
С другой, никто из моих коллег этот этап лечения не обсуждает, а пациенты им особо не интересуются. Покопав в интернете ссылки по наращиванию костной ткани, вы в лучшем случае найдете фото "до операции" и "через 9 месяцев" (плюс какие-то этапы самой операции), в худшем - просто снимки перед анестезией и после наложения швов. Что происходит с пациентом после операции, как из "ничего" получается "костная ткань", какова симптоматика послеоперационного периода и с чем она связана, как правило, вообще никого не интересует.
Несмотря на то, что мы уже об этом писали, а на наших сайтах есть подробные и понятные рекомендации по послеоперационному режиму, мы возвращаемся к этой теме. Но, прежде стоит вернуться немного назад и почитать про остеопластику:
Часть 1. Что такое остеопластика, почему необходимо наращивать костную ткань, какое обследование для этого требуется и т. д.
Часть 2. Какие методы наращивания костной ткани существуют, чем они отличаются друг от друга?
Часть 3. Почему нам иногда требуются биоматериалы для наращивания костной ткани? Какими они бывают и в чём между ними разница?
Часть 4. Как проходит операция наращивания костной ткани, когда её можно сочетать с имплантацией, и в каких нюансах заключается её успех?
Вступлением к сегодняшней статье я хотел бы поставить ключевой для всей регенеративной хирургии тезис:
во время операции остеопластики мы не наращиваем костную ткань, мы лишь создаём приемлемые условия для её регенерации.
То есть, утверждения о том, что "имплантолог во время операции нарастил костную ткань" являются категорическими неверными - хирург всего лишь моделирует и фиксирует пространство, а затем различными способами пытается стимулировать миграцию клеток в это пространство. Само же "наращивание костной ткани" происходит уже после операции, за счёт естественных физиологических механизмов.
Мы рассмотрим эти механизмы в привязке к определённым этапам послеоперационного периода и снабдим их соответствующими рекомендациями. Разумеется, в контексте публикации мы рассмотрим некую сферическую биологическую модель в вакууме, называемую нормой, а потому должны дать соответствующий дисклеймер:
Симптоматика, течение и риск осложнений послеоперационного периода зависят от значительного числа индивидуальных факторов: состояния здоровья и особенностей организма пациента, характеристик оперированного участка, метода операции и качества исполнения хирургического мануала. Поэтому мы категорически не рекомендуем лечить себя самостоятельно и просим вас обязательно соблюдать рекомендации и назначения вашего лечащего врача. В течение всего послеоперационного периода вы должны находиться под наблюдением своего доктора, а в случае возникновения каких-либо жалоб, вопросов, поводов для беспокойства, обращаться, в первую очередь, к нему.
Любая операция - это травма.
Даже во время самой простой хирургической операции мы нарушаем целостность организма: разрезаем покровные ткани, открываем оперируемую область (в нашем случае - челюстную кость), проводим необходимые манипуляции, затем всё ушиваем.

Для нашего организма нет принципиальной разницы, что прорезало кожу или слизистую, - хирургический скальпель или осколок стекла, - он воспринимает разрез как травму, а в контексте костнопластической операции - как перелом.

Травма (операция) приводит к нарушению биологического равновесия организма, называемого гомеостазом. В дальнейшем, все реакции нашего организма направлены на то, чтобы этот самый гомеостаз восстановить.

Воспалительный процесс после травмы или хирургической операции - это и есть реакция организма, направленная на восстановление гомеостаза. Он состоит из нескольких последовательных фаз, сопровождаемых различными внешними проявлениями, называемых симптомами.

Завершается воспалительный процесс фазой пролиферации, плавно переходящей в регенерацию и заканчивающийся полным или частичным восстановлением целостности и функции повреждённых тканей и органов. Именно регенерация служит физиологическим фундаментом всей современной дентальной имплантации, остеопластики и прочей регенеративной медицины.
Что происходит с вами после остеопластической операции?
Как я уже заметил выше, вашему организму без разницы, что нарушило его целостность - хирург в операционной или гопник в подворотне. Он воспринимает хирургическую операцию как повреждение (травму) и запускает каскад патофизиологических реакций, задачами которого являются:
- определение того, что организм повредило.
- обозначение повреждающего агента и поврежденных нежизнеспособных тканей
- их выделение и удаление из организма
- восстановление того, что было повреждено.

Между фазами воспаления нет четких границ, они плавно переходят одна-в-другую. Бывает, что пролиферация начинается тогда, когда альтерация еще не закончилась.
Итак. Хирург наложил швы, сделал контрольный снимок, дал рекомендации, сделал назначения, после чего отпустил вас домой. Что с вами будет дальше?

Первые 12 часов...
Через 1-2 часа после операции заканчивается действие анестетика. Вы почувствуете усиливающуюся боль - это ваши ноцицепторы (болевые рецепторы) реагируют на изменение Ph среды, гиперосмию и повышение внутритканевого давления.
Продолжение здесь>>